¿Qué es la IL?
La deficiencia primaria de lactasa o hipolactasia adquirida o lactasa no persistente (nos referiremos a ellas como LNP) tiene una determinación genética y se trata de una situación normal y mayoritaria en el ser humano (70% de la población mundial). Es una condición ancestral común propia de todos los mamíferos. Se caracteriza por la regulación decreciente de la actividad de la lactasa, que se produce justo después del destete en la mayoría de los grupos étnicos (excepto en el tipo indoeuropeo). La prevalencia de la LNP y la edad en que se manifiesta varía notablemente de una etnia a otra:
· Etnias con nula prevalencia de LNP <10% (norte europeos): no se produce un descenso de la actividad de la lactasa.
· Etnias con baja prevalencia de LNP 10-50% (centro europeos, mediterráneos): el descenso de la actividad de la lactasa comienza en la adolescencia.
· Etnias con alta prevalencia de LNP >70% (asiáticos, árabes, africanos, afroamericanos, indios americanos): el descenso de la actividad de la lactasa comienza a los 4-5 años de edad. Por ejemplo los asiáticos pierden entre el 80-90% de la actividad de la lactasa a los 3-4 años después del destete. En el siguiente gráfico elaborado por Adilac podemos ver la evolución de la actividad de la lactasa en el individuo y como esta decrece en la mayoría de la población en la infancia.

En las personas LNP, la lactosa no digerida llega al colon. Allí las bacterias intestinales -microbiota luminal del colon- la consumen y generan sustancias de desecho como hidrógeno (H2), anhídrido carbónico (CO2), metano (CH4) y ácidos de cadena corta como el ácido láctico, ácido acético, pirúvico y butírico. Esta mala digestión de la lactosa puede provocar síntomas de intolerancia como dolor abdominal, hinchazón, flatulencia y diarrea. Pero no todas las personas LNP/mala digestión los presentan.
Por tanto es necesario diferenciar entre estos tres conceptos:
LNP: es la regulación decreciente de la actividad de la lactasa por una determinación genética.
Mala digestión lactosa: es la incapacidad de digerir la lactosa por causa primaria o secundaria, provocando que la lactosa no digerida llegue al colon.
IL o Intolerancia a la lactosa: conjunto de síntomas después de la ingesta de lactosa en forma de hinchazón, flatulencias, diarrea, etc.
Diagnóstico médico
El digestólogo cuenta con una serie de pruebas objetivas que le permiten valorar la LNP (test genético, biopsia del intestino delgado), la mala digestión (test de hidrógeno, test de tolerancia glucosa, test de gaxilosa). Pero el diagnóstico final de IL es difícil, porque solo lo puede realizar el médico especialista atendiendo a la observación de los síntomas «subjetivos» detectados por el paciente como la diarrea, hinchazón, gases, etc. Por lo tanto, un paciente nunca debe realizar alguno de estos test/pruebas comentados sin la prescripción y seguimiento médico, pensando que cualquiera de ellos es suficiente para diagnosticar su IL ya que podría obtener un autodiagnóstico erróneo.

Además, no todas las personas con LNP mala digestión presentan síntomas de IL. No existe una relación directa entre el grado de mala digestión y la intensidad de los síntomas. Como podemos observar en el gráfico superior hay varios factores -algunos relacionados con el consumo de alimentos y otros con la propia fisiología de cada paciente- que influyen en la aparición o no de los síntomas y su intensidad.
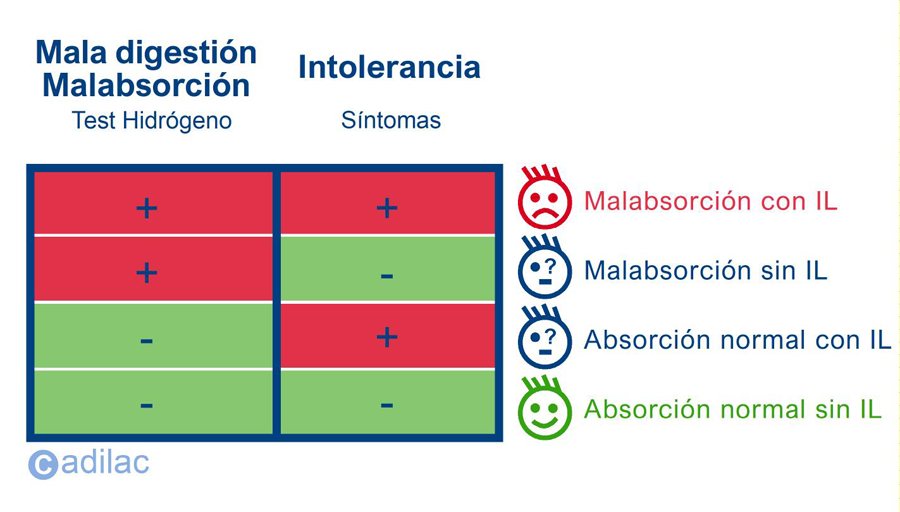
Existe el consenso generalizado de que los dos principales factores que influyen en la aparición de los síntomas serían la cantidad de lactosa ingerida y la capacidad absortiva de agua del colon. Por lo tanto en esta situación clínica nos podemos encontrar con cuatro casos posibles que requieren siempre la valoración final del médico en su diagnóstico:
1. Mala absorción con síntomas: el paciente obtiene un resultado positivo en el test del hidrógeno y expone síntomas al médico.
2.Mala absorción sin síntomas: el paciente obtiene un resultado positivo en el test del hidrógeno pero no presenta síntomas aparentes.
3.Absorción normal sin síntomas: en algunos pacientes, por su microbiota específica, no reaccionan generando hidrógeno por lo que obtienen un resultado negativo en el test pero presentan síntomas.
4.Absorción normal sin síntomas: el paciente obtiene un resultado negativo en el test del hidrógeno y no expone síntomas al médico.
Tratamiento individual
El único tratamiento para la intolerancia a la lactosa es el seguimiento de una dieta de reducción/exclusión adaptada al nivel de tolerancia de cada individuo con mala digestión de la lactosa. Como hay tanta variación en las tolerancias individuales (siempre decimos que hay tantos niveles de tolerancia como personas) no se puede establecer un umbral único de lactosa para todos los intolerantes de forma genérica. Debemos hacer una referencia al informe Opinión Científica de la EFSA (2010) donde se establecen algunas conclusiones extraídas de diferentes paneles de estudio que nos pueden servir de orientación.
Estas conclusiones confirman que el hecho de consumir la lactosa junto con otra comida y repartir su ingesta durante el día puede ayudar a su tolerancia a determinadas personas, pero en definitiva no existe un umbral único para todos los intolerantes a la lactosa.
· La mayoría de personas con mala digestión o IL pueden tolerar 12g de lactosa en una dosis única (si se ingiere con otros alimentos) sin presentar síntomas o siendo muy leves.
· Muchas personas con mala digestión o IL presentan síntomas apreciables en dosis únicas de 24g pero toleran dosis entre 20-24g distribuidas a lo largo del día (si se ingiere con otros alimentos).
· La mayoría de personas con mala digestión o IL presentan síntomas severos si consumen 50g de lactosa en una misma jornada.
· En algunas personas se describe la aparición de síntomas tras la ingesta de 6g de lactosa.

